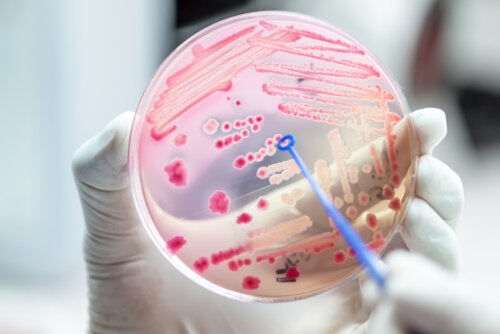
Bacterias resistentes a antibióticos que preocupan a la salud pública
Las bacterias resistentes a antibióticos podrían provocar que cualquier infección leve pase a ser potencialmente mortal, debido a la ausencia de tratamientos eficaces frente a ellas. Te lo explicamos.
- Edema linfático o linfedema: todo lo que debes saber
- ¿Qué son las petequias y qué las causa?
- Discinesia: ¿qué es y por qué se produce?
Una de los desafíos más importantes en la actualidad para la salud pública es la existencia de bacterias resistentes a la acción de los antibióticos. Esa característica consiste en que los fármacos no consiguen eliminarlas. Por lo tanto, continúan multiplicándose y provocado daños graves en la salud.
Si no se consigue un remedio para este problema, en unos años algunas infecciones que ahora se consideran leves pueden ser potencialmente mortales. Por ello, en este artículo te explicamos todo lo que debes saber sobre las bacterias resistentes a antibióticos y cuáles son las más relevantes.
¿Qué son los antibióticos?
La palabra ‘antibiótico’ procede de anti- (‘contra’) y del griego biôtikos (‘de la vida’). Son un tipo de medicamentos que se utilizan para tratar las infecciones causadas por bacterias. Esto se debe a que son capaces de matarlas o de inhibir su crecimiento.
Lo cierto es que existen diferentes tipos de antibióticos en función de su mecanismo de acción y de su composición. Además, tienen cada uno una cierta sensibilidad característica. Es decir, un antibiótico como la penicilina puede ser útil frente a una bacteria en concreto o varias.
Otro, como el metronidazol, sirven para tratar una infección por otra bacteria diferente. Se dividen, de manera general, en las siguientes clases:
- Penicilinas.
- Cefalosporinas.
- Carbapenémicos.
- Aminoglucósidos.
- Tetraciclinas.
- Macrólidos.
- Fluoroquinolonas.
- Sulfamidas.
Para administrar de forma correcta un antibiótico es importante conocer las características de la infección y del enfermo. De esta manera se puede utilizar el más adecuado en función de cuál sea la bacteria causante.
Sin embargo, muchas veces es necesario comenzar con el tratamiento antes de saber el origen de la infección. En estos casos se emplean los llamados antibióticos de amplio espectro. Son aquellos que tienen la capacidad de aniquilar un gran número de bacterias diferentes con la misma dosis.
Como cualquier otro fármaco, los antibióticos pueden presentar reacciones adversas. Las más frecuentes son diarreas, vómitos o infecciones oportunistas. Del mismo modo, la resistencia de las bacterias podría englobarse dentro de los efectos secundarios.
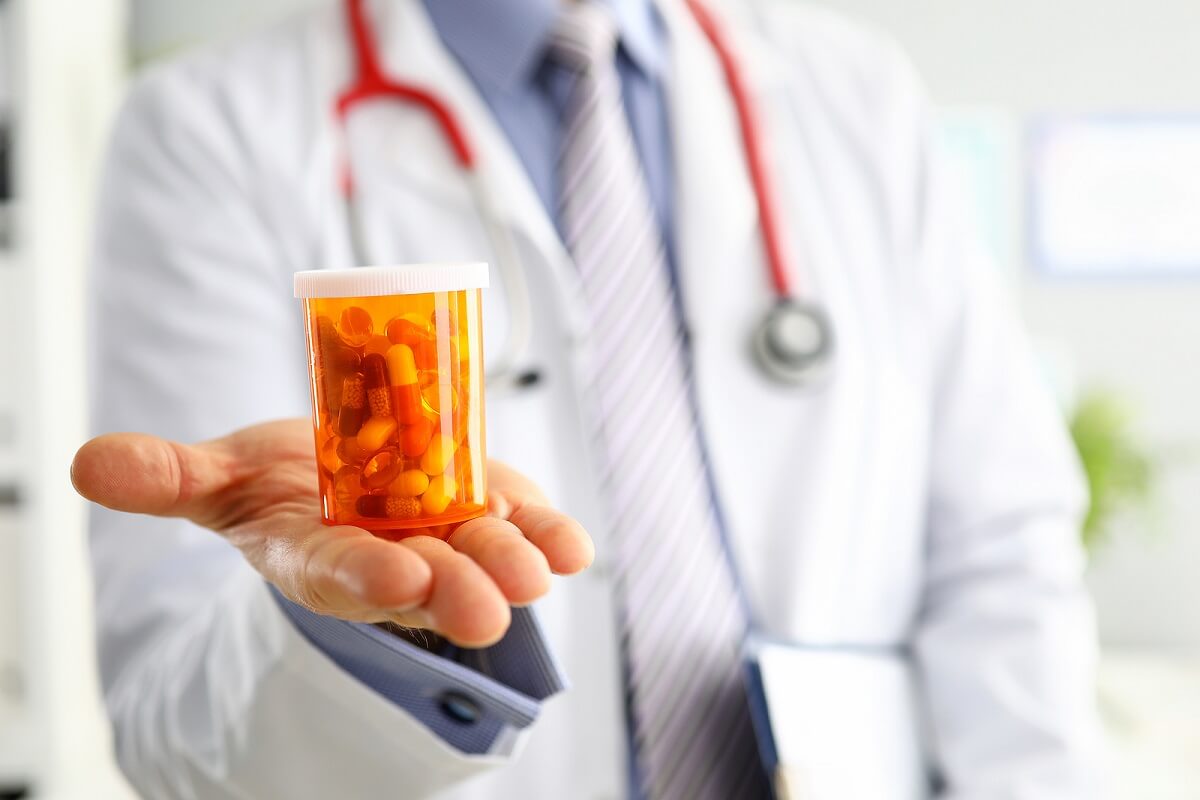
¿Por qué existen bacterias resistentes a antibióticos?
Según explica la Organización Mundial de la Salud (OMS), las bacterias resistentes a antibióticos suponen una de las mayores amenazas para la salud mundial. Además, es una situación grave que puede afectar a cualquier persona.
La resistencia se produce cuando una bacteria es capaz de sobrevivir pese a la administración de uno o varios antibióticos. Esto hace que el microorganismo siga causando una infección y que se agoten las opciones de abordaje.
Las bacterias resistentes a antibióticos están incrementándose. La razón es que los antibióticos se emplean de manera rutinaria y excesiva. Muchas veces se utilizan de forma inadecuada, como en tratamientos de patologías en las que no están indicados.
Existen diferentes mecanismos por los que las bacterias pueden hacerse resistentes. Uno de ellos consiste en que una resistente pueda transmitir su material genético a otra. Lo hacen mediante fragmentos de ADN que se denominan plásmidos.
Otro mecanismo más sencillo es la selección natural. Si una bacteria es resistente a un antibiótico será la que sobreviva a su uso. Por lo tanto, seguirá multiplicándose hasta formar una población. El problema es que, a medida que se van creando diferentes poblaciones de bacterias resistentes, los tratamientos son más ineficaces.
Del mismo modo, es importante saber que los antibióticos también se emplean de manera preventiva. Por eso, dejarían de ser útiles con este fin y muchas intervenciones, como cualquier tipo de cirugía, conllevaría un riesgo muy alto para la salud.
6 bacterias resistentes que representan un peligro
La propia Organización Mundial de la Salud ha elaborado una lista enumerando las bacterias resistentes que más peligro suponen en la actualidad. En este listado se clasifican según la prioridad que deben tener en la búsqueda de nuevos antibióticos eficaces. En los siguientes apartados mencionamos 6 de las más relevantes.
1. Acinetobacter baumannii
Esta bacteria es una de las más preocupantes. Es resistente a los antibióticos carbapenémicos. Tal y como explica un artículo de revisión publicado en Control de Calidad SEIMC, suele asociarse a infecciones adquiridas en el medio hospitalario. Por ejemplo, sepsis, meningitis o neumonía.
Esto se debe a que puede encontrarse en muchos dispositivos que se utilizan en el hospital. Algunos de ellos son los catéteres, los aparatos de ventilación mecánica o incluso en el líquido de diálisis peritoneal.
2. Pseudomona aeruginosa
Es otra de las bacterias resistentes a los carbapenémicos clasificada como de alta prioridad. Según afirma el Manual MSD, puede producir infecciones casi en cualquier parte del organismo. No obstante, la frecuencia de también aumenta en los hospitales, al igual que sucede con Acinetobacter spp.
3. Salmonella
La infección por bacterias del género Salmonella es bastante frecuente. Afectan al aparato intestinal, provocando náuseas o vómitos, diarrea y fiebre. Forman parte del grupo de las bacterias resistentes a las fluoroquinolonas.
4. Neisseria gonnorrhoeae
Este microorganismo es el causante de la infección gonocócica. Según un estudio publicado en Enfermedades Infecciosas y Microbiología Clínica es la segunda infección de transmisión sexual bacteriana más prevalente. Esta patología puede caracterizarse por secreción purulenta a través de la uretra e inflamación de la misma o del cuello del útero.
Incluso, puede dar lugar a enfermedad inflamatoria pélvica si no se trata de forma adecuada. En concreto, suele haber resistencia a las cefalosporinas. Esto hace que aumenten tanto su incidencia como las complicaciones derivadas.
Quizá te interese: Artritis gonocócica: infección por gonorrea que afecta a las articulaciones
5. Streptococcus pneumoniae
Streptococcus pneumoniae es una bacteria que se llama, de forma común, neumococo. Es la principal causante de la neumonía adquirida en la comunidad. Además, puede originar sinusitis, peritonitis, meningitis y sepsis.
En la actualidad existe una vacuna para prevenir las infecciones por esta bacteria. Se suelen emplear en personas de riesgo, como ancianos o inmunodeprimidos. Es un microorganismo que forma parte de la microbiota normal de las personas. Por ejemplo, suele estar presente en la faringe o en la boca.
6. Shigella spp.
Las bacterias de la familia Shigella son causantes de infecciones intestinales. Provocan cuadros diarreicos que suelen contener sangre. Al igual que la familia Salmonella, son resistentes a las fluorquinolonas.
¿Cómo reducir la resistencia a antibióticos?
La aparición de bacterias resistentes a los antibióticos supone un gran riesgo para la humanidad. Aunque la creación de resistencias es un proceso natural, el hecho de que sea tan rápido viene derivado del uso de los antibióticos. Por ello, es importante tener en cuenta ciertas medidas.
Medidas que deben adoptar los pacientes
Cualquier persona puede ayudar a frenar la aparición de bacterias resistentes a los antibióticos. Para ello, es clave evitar la automedicación. Debemos ser conscientes de que cualquier antibiótico debe ser siempre recetado por un médico.
Estos fármacos no son eficaces frente a virus u otros microorganismos. Por eso, no se deben tomar como tratamiento para la gripe o el resfriado. Un error común es asumir que, cuando se ha tenido una infección y aparece un cuadro similar, están indicados.
Eso no debe hacerse, al igual que no se deben compartir estos fármacos con nadie. Otra medida básica es prevenir las infecciones. Para ello, hay que seguir los calendarios de vacunación. Del mismo modo con las medidas higiénicas posibles, como un buen lavado de manos.
Podría interesarte: ¿A qué temperatura cocinar para matar las bacterias en los alimentos?
Comportamientos médicos
Muchas veces, los médicos recetan antibióticos sin conocer con exactitud la causa de la infección. Es un error muy típico, por ejemplo, en el caso de las faringitis o de las infecciones urinarias.
Por eso, es fundamental tratar de encontrar el microorganismo causante siempre que se pueda. Además, existen pruebas, como el antibiograma, que permiten saber qué antibiótico será más eficaz para esa bacteria en concreto.
Por otra parte, también se deben prevenir las infecciones en hospitales y centros de salud. Es esencial que los dispositivos médicos, como catéteres o aparatos de ventilación, se usen con precaución y se retiren lo más rápido posible.
Recuerda que las bacterias resistentes son un problema mundial
La aparición de bacterias resistentes a antibióticos es uno de los problemas de salud más relevantes en la actualidad. Si no se consigue encontrar una solución temprana a esto, en unos años cualquier infección podría poner en riesgo la vida.
Por ello, es esencial que utilicemos de forma responsable y consciente los antibióticos. Siempre deben ser recetados por un médico. Además, los profesionales de la salud también deben restringir su uso a situaciones en las que sean realmente necesarios.