ATENCIÓN: Hepatitis D es una enfermedad virósica del hígado
La hepatitis D está originada por una partícula similar a los virus, pero que no puede denominarse virus. Al no poseer todas las estructuras habituales de los virus, se la ha catalogado como un subvirus o virusoide.
El agente que produce la hepatitis D tiene el nombre de agente delta o deltavirus. Su descubrimiento lo incorporó a la familia de los virus que provocan hepatitis, junto al de las hepatitis A, B, C y E.
Su estructura microscópica es simple. Sólo posee una molécula de ácido ribonucleico (ARN) de forma circular que utiliza para multiplicarse. Sin embargo, ese ARN no codifica otras funciones. De allí la categoría de subvirus en el que se incluye.
Al no contar con estructuras para otras funciones diferentes a la replicación, requiere que otro virus le brinde el apoyo. En el caso de la hepatitis D el virus que hace las veces de apoyo es el de la hepatitis B.
Una vez ingresado el agente delta al cuerpo humano que está previamente infectado con hepatitis B, el deltavirus se aprovecha de la estructura del virus B. Es así que resulta en una condición necesaria la preexistencia de hepatitis B para infectarse con hepatitis D.
Prevalencia de la hepatitis D
En el mundo se calcula que unas quince millones de personas lo padecen. En el marco de la población general planetaria no es un número abultado. Estos pacientes infectados también son un pequeño porcentaje dentro de los que padecen hepatitis B.
Geográficamente, hay regiones con mayor prevalencia de hepatitis D que otras. África central, Asia septentrional y Oriente medio son los más afectados. En Europa se localiza, sobre todo en el este del Mediterráneo, y en América está en la Amazonía.
Transmisión de la hepatitis D
La vía fundamental de contagio de la hepatitis D es sanguínea. Es habitual que quien la padece la haya contraído en el intercambio de jeringas en razón de la drogadicción endovenosa. Con menor frecuencia puede haber transmisión al realizar tatuajes con objetos no esterilizados.
Por otro lado, las transfusiones de sangre también pueden ser transmisoras si se realizan sin las medidas adecuadas. Hoy por hoy es prácticamente inviable la existencia de bancos de sangre sin bioseguridad, pero no deja de ser una posibilidad.
Se conoce que la hepatitis D puede transmitirse por vía sexual, aunque los casos son muy puntuales y en pequeña proporción. De la misma manera, la transmisión de madre a hijo en el vientre, llamado contagio perinatal, tiene baja incidencia.
Conociendo las vías de contagio de la hepatitis D podemos establecer cuándo hay mayores riesgos de contagio. Los grupos de población con riesgo aumentado son:
- Adictos a las drogas endovenosas.
- Enfermos de hepatitis B: recordemos que es una condición indispensable para que se instale el virus de hepatitis D.
- Hijos de madres infectadas durante el embarazo.
Sigue leyendo: Cómo prevenir la Hepatitis B
Formas de presentación de la hepatitis D
Debido a que la hepatitis D hace su aparición sobre un paciente con hepatitis B previa, los síntomas deben entenderse en ese contexto. Es decir que, hay signos atribuibles a la hepatitis B, y otros propios de la hepatitis D.
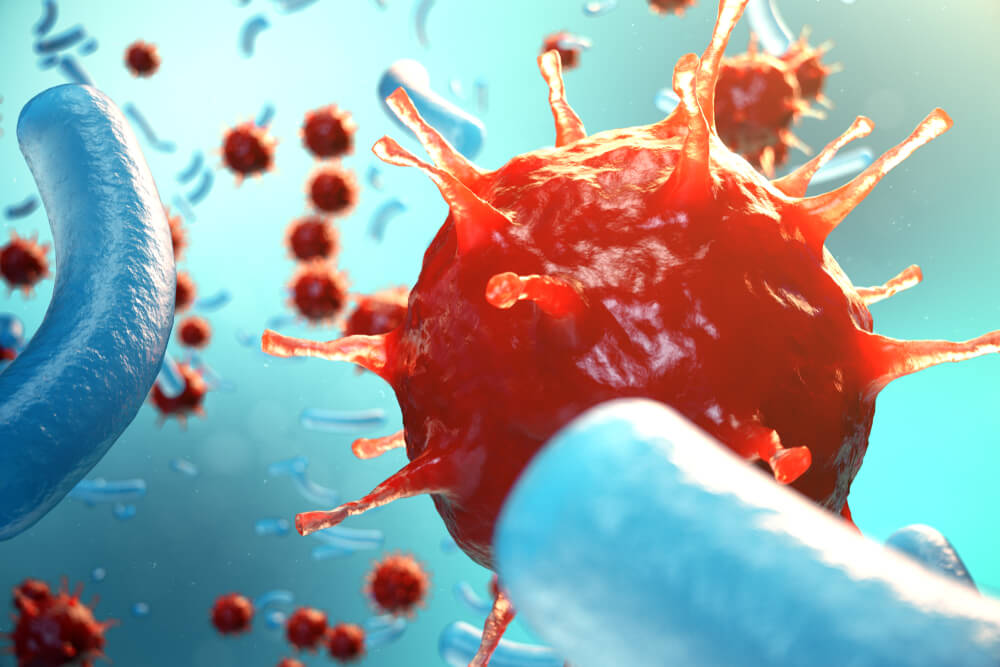
Un cuadro clínico que han descrito los científicos en el mundo es la hepatitis aguda por coinfección. Esto sucede por una infección casi simultánea entre ambos virus. Los síntomas son los de la hepatitis habitual, con dolor abdominal, aumento del tamaño del hígado, ictericia, náuseas y vómitos. Así como puede ser un cuadro leve, también puede evolucionar a una hepatitis fulminante.
Otra variedad de presentación es la sobreinfección. En una persona con hepatitis B de larga data se instala la hepatitis D para acelerar la evolución de la primera enfermedad. La hepatitis de base que padece el paciente progresa con mayor rapidez y las complicaciones aparecen antes de lo esperado.
Estas complicaciones son:
- Cirrosis: es la alteración de la estructura interna del hígado. Las células hepáticas se desorganizan y dejan de funcionar progresivamente. Aparece tejido de cicatriz que invade partes del hígado, interrumpiendo el flujo de sangre.
- Insuficiencia hepática: una vez que la cirrosis se instaló de forma definitiva, el hígado deja de funcionar. Todas aquellas tareas que debería realizar en el cuerpo no son realizadas y la falla se vuelve terminal.
- Cáncer de hígado: los pacientes con hepatitis B tienen mayor riesgo de generar un tumor maligno de hígado. La sobreinfección por hepatitis D acelera ese riesgo.
Sigue descubriendo: Cáncer de hígado: todo lo que debes saber
Diagnóstico y tratamiento
El diagnóstico de hepatitis D no es tan sencillo. En primer lugar, debe haber diagnóstico de hepatitis B, que es la condición para que se instale el agente delta. Posteriormente, se puede confirmar la presencia de hepatitis D con un análisis de sangre.
Una vez confirmado el diagnóstico, el tratamiento dependerá de la condición clínica del paciente. Existe un antiviral que se denomina interferón pegilado alfa y que se indica por ocho meses, pero su efectividad es baja.
Para casos de cirrosis avanzada e insuficiencia hepática, o cánceres de hígado sin metástasis, una opción es el trasplante hepático.