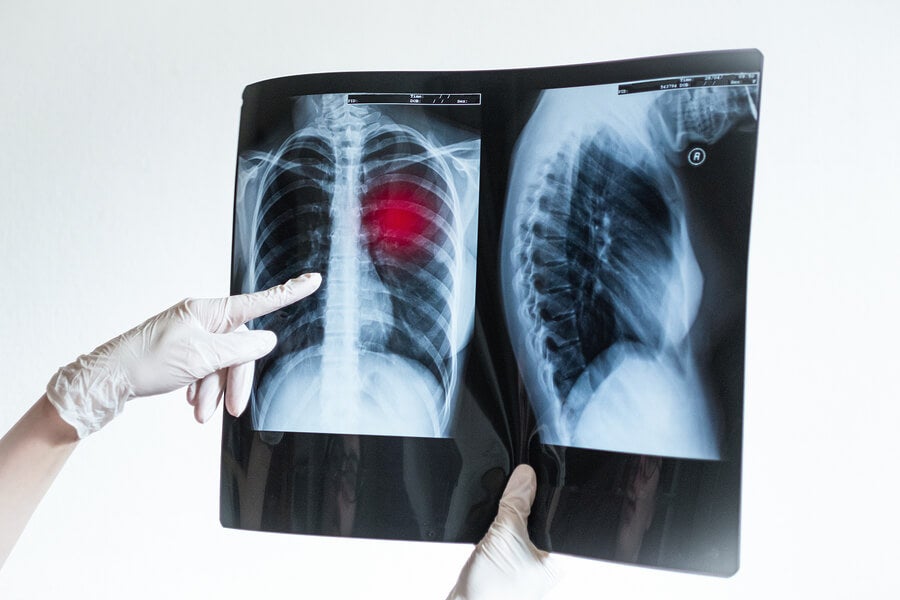
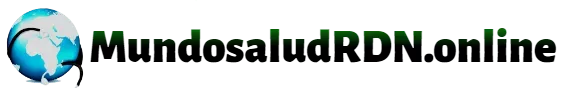Coágulos en los pulmones por coronavirus
La presencia de coágulos en los pulmones en pacientes infectados con coronavirus alertó a diversos servicios de terapia intensiva sobre el riesgo de muerte por embolia pulmonar. ¿Qué se sabe de esta complicación?
- ¿Cómo afecta la temperatura al coronavirus?
- ¿Qué es la hiperinsulinemia?
- ¿Cómo se desarrolla la alergia?
La infección por COVID-19 fue catalogada desde el inicio como un cuadro gripal que podía complicarse con una neumonía. Sin embargo, hallazgos recientes plantearon la presencia de coágulos en los pulmones de los pacientes con coronavirus que habían muerto.
Estas autopsias pusieron en tela de juicio lo que se consideraba el mecanismo regular de evolución de la infección. Podría ser que la embolia pulmonar terminase siendo la causa de muerte de algunos casos, y no una sepsis por neumonía.
Aunque seguimos hablando de la zona torácica, intervienen dos sistemas diferentes según sean alvéolos con pus o vasos sanguíneos con coágulos. En la neumonía nos centramos en el aparato respiratorio, mientras que la embolia pulmonar tiene un fuerte componente del sistema circulatorio.
Los coágulos en los pulmones son capaces de obstruir la circulación de sangre en el tejido pulmonar, lo que impediría que el oxígeno que ingresa por inspiración pase a los demás tejidos. En el corto plazo, los tejidos sin oxígenos mueren.
Esto llevó a elaborar protocolos de atención de terapia intensiva, para pacientes con COVID-19, que implican el uso de anticoagulantes si se cumplen ciertos criterios. Los anticoagulantes son fármacos que detienen el proceso de formación de trombos y émbolos. De todas maneras, no pueden usarse sin precauciones, ya que el efecto adverso es la hemorragia.
El descubrimiento de los coágulos en los pulmones
Un estudio publicado hace poco en la revista médica Radiology analizó radiografías y algunos parámetros de laboratorio de pacientes con neumonía por COVID-19. A partir de sus hallazgos se empezó a hablar con más fuerza de los coágulos en los pulmones por coronavirus.
Los investigadores detectaron que más del 20 % de los infectados por coronavirus poseían signos de embolia pulmonar en sus tomografías de tórax. Y el promedio de aparición de dicha embolia era a los 12 días de haber sido diagnosticados.
Si se compara la presencia de embolia pulmonar en estos pacientes, respecto a otros que no son positivos para COVID-19, es evidente que la proporción es mayor. En individuos en estado crítico por cualquier causa, hasta el 1 % desarrolla embolia pulmonar, pero si sólo nos fijamos en los infectados por coronavirus, ese valor asciende hasta casi el 10 %.
Una sustancia que se mide en la sangre y que es indicativa de procesos coagulativos es el dímero D. Esta sustancia también se encontró más elevada en enfermos con SARS-CoV-2 que en el resto de la población de internados.
Los niveles altos de dímero D se corresponden a la alta incidencia de incidentes trombóticos. Es decir, que si el dímero D se registra elevado en la sangre, estas personas tienen mayor riesgo de desarrollar coágulos que deriven en una embolia pulmonar.

Sigue leyendo: Embolia pulmonar: síntomas y tratamiento
Los coágulos en los pulmones no dejan transportar oxígeno
Como bien lo explican algunos estudios científicos, los coágulos en los pulmones de pacientes con coronavirus parecen más un problema circulatorio que respiratorio. Al obstruirse la circulación, el resto de los tejidos se queda sin oxígeno.
Algunas series de pacientes han tenido evoluciones respiratorias relativamente buenas. Esto quiere decir que no se alteraba su mecánica de respiración a tal punto de no poder ingresar el oxígeno al cuerpo. El problema era que, luego, el oxígeno no podía llegar a los otros tejidos vitales, como el corazón y el cerebro.
Si el oxígeno no circula, más que de una sepsis deberíamos hablar de hipoxia. La sepsis es la diseminación de una infección por el resto del organismo, partiendo desde algún punto concreto –los pulmones, por ejemplo. En cambio, la hipoxia es la baja concentración de oxígeno disponible.
Nuestras células necesitan el oxígeno para funcionar. El metabolismo y las acciones que generan energía interna dependen de una buena llegada de oxígeno. El ejemplo más claro puede ser el del ejercicio, cuando los músculos nos solicitan más oxígeno y aceleramos la respiración.
Descubre más: ¿Cómo afecta el coronavirus a cada grupo sanguíneo?
¿Se puede detectar a tiempo?
Por suerte, los avances científicos sirven para mejorar los protocolos de atención. En la actualidad, las unidades de terapia intensiva están implementando métodos para diagnosticar a tiempo problemas de coagulación en pacientes con coronavirus.
Tanto la coagulación exagerada como las hemorragias son peligrosas. Existen planes de abordaje para cada una de estas situaciones, siempre considerando los efectos adversos que hay en cada paciente, según sus comorbilidades y su estado general clínico.
¿Qué debo hacer como paciente?
En sí, esta cuestión de los coágulos en los pulmones por coronavirus es competencia exclusiva de los médicos tratantes. No hay síntomas puntuales que alerten a una persona en específico sobre este proceso, ya que los motivos de consulta siguen siendo los mismos:
- Fiebre
- Decaimiento
- Tos y dificultad respiratoria
Sí resulta prioritario efectuar la consulta cuando aparecen estos signos. La detección precoz reduce los riesgos de avanzar hacia las formas más graves de COVID-19, como lo son la neumonía y la embolia pulmonar.