Qué pasa cuando el COVID-19 irrumpe en el cerebro
Así como las infecciones respiratorias pueden causar malestar gastrointestinal y erupciones cutáneas, también pueden desencadenar síntomas neurológicos y psiquiátricos que afectan el comportamiento humano
El COVID-19 ha devastado a la población mundial durante más de un año y la mayoría todavía piensa en la enfermedad como una infección respiratoria. Sin embargo, aunque comienza allí, el virus puede afectar otros sistemas del cuerpo: el corazón, la piel, los vasos sanguíneos e, incluso, el cerebro.
En la etapa aguda y severa, el efecto más común en el cerebro es una condición temporal conocida como delirio. Las personas hospitalizadas con COVID-19 tienen un alto riesgo de desarrollar el trastorno, que se caracteriza por una atención fluctuante y desorientación, extremos emocionales, agitación, alucinaciones y paranoia, o en ocasiones lo contrario, una expresión emocional muy plana.
“El ciclo sueño-vigilia suele interrumpirse y el delirio empeora clásicamente a medida que avanza el día. En el hospital no es raro ver que un paciente que está perfectamente alerta y consciente por la mañana se confunde y alucina por la tarde”, explica Aarón Waistein, psicólogo y psiquiatra, especialista en complicaciones mentales por infecciones ajenas al cerebro de Hospital de la Universidad de California.
Por lo general, el delirio afecta del 10 al 15% de los pacientes hospitalizados en los pisos de medicina general y del 50 al 70% de los pacientes en la UCI. Puede ser causado por diferentes estímulos (infecciones, medicamentos, abstinencia, cirugía) y parece ser una reacción cerebral común a una enfermedad grave o medicamentos que alteran la conciencia. El delirio se asocia con estadías hospitalarias más prolongadas, más complicaciones y un mayor riesgo de muerte.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/JWP4UVP2LVCZPODQJWVMJJEUTE.jpg) El delirio afecta del 10 al 15% de los pacientes hospitalizados en los pisos de medicina general y del 50 al 70% de los pacientes en la UCI (Europa Press)
El delirio afecta del 10 al 15% de los pacientes hospitalizados en los pisos de medicina general y del 50 al 70% de los pacientes en la UCI (Europa Press)En el contexto del COVID-19, las estadías en la UCI mucho más largas de lo normal bajo sedación intensa y las restricciones en las visitas familiares significan que el delirio es extremadamente probable en pacientes muy enfermos. “En los ancianos o en otras personas con afecciones cerebrales preexistentes, el delirio a veces puede ser el primer síntoma de una enfermedad”, sugiere Linda Kay, gerontóloga especialista en salud mental del Hope Memorial de La Jolla. La alteración de la conciencia y del comportamiento son, a veces, la razón por la que las familias llevan a sus seres queridos a la sala de emergencias, y allí les diagnostican COVID-19.
“El delirio puede ser aterrador e incluso peligroso. Los pacientes, con miedo y confusión, pueden intentar escapar, sacar intravenosas, catéteres y tubos de respiración, e incluso atacar a familiares o personal”, cuenta Marcos Gallo, director de asistencia en UCI de la Clínica Las Condes de Chile.
Sin embargo, esta afección es temporal. Los síntomas tienden a mejorar con el tiempo, el tratamiento de las causas subyacentes, la interrupción mínima del sueño y la presencia de elementos familiares junto a la cama. La afección no conduce a una psicosis duradera, aunque a veces puede haber consecuencias psiquiátricas, como ansiedad o flashbacks.
La bruma mental
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/WTGT7X57DEBDXESTRXD45HQKEQ.jpg) Los síntomas tienden a mejorar con el tiempo, el tratamiento de las causas subyacentes, la interrupción mínima del sueño y la presencia de elementos familiares junto a la cama (REUTERS)
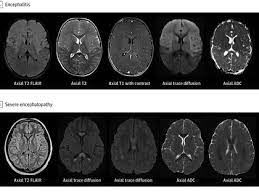
Los síntomas tienden a mejorar con el tiempo, el tratamiento de las causas subyacentes, la interrupción mínima del sueño y la presencia de elementos familiares junto a la cama (REUTERS)El SARS-CoV-2 puede tener otros efectos directos sobre el cerebro y el sistema nervioso. Se han documentado casos de encefalitis (infección cerebral), infección de la médula espinal, convulsiones, daño nervioso, neurodegeneración y neuroinflamación. Se han encontrado partículas de SARS-CoV-2 en el cerebro, lo que demuestra que puede ser un objetivo de infección.
Los niveles altos de inflamación cerebral pueden provocar síntomas como pérdida de memoria, confusión cognitiva o depresión, que, después de haber durado hasta diez meses, podrían continuar indefinidamente después de la enfermedad aguda. Hasta el 45% de los pacientes en el hospital experimentan algún tipo de síntoma neurológico: dolor de cabeza, pérdida del gusto u olfato, accidente cerebrovascular o confusión.
“Si bien la mayoría de los pacientes con COVID-19 nunca son hospitalizados y se recuperan por completo, existe una cohorte creciente de enfermos de larga data: personas que aún no se encuentran bien meses después de la infección inicial, explica Waistein. Muchos de estos pacientes nunca estuvieron lo suficientemente enfermos como para ser hospitalizados, pero sin embargo experimentan fiebres a largo plazo, fatiga paralizante, confusión cognitiva, fluctuaciones en los signos vitales como taquicardia (frecuencia cardíaca alta) o incapacidad del sistema de regulación de la presión arterial del cuerpo para compensar los cambios posturales que provocan mareos al ponerse de pie o al cambiar de posición.
En un estudio, el 69% de los pacientes con “COVID prolongado” describieron niveles anormales de fatiga, y el 15% reconoció síntomas de depresión clínica cuando se evaluó casi dos meses después del alta. Mady Hornig, psiquiatra de la Facultad de Salud Pública de la Universidad de Columbia que ha estudiado durante mucho tiempo el papel de los factores infecciosos en la encefalomielitis miálgica, síndrome de fatiga crónica (EM/SFC), quedó con este síntoma después de una presunta infección por COVID-19. Durante semanas después de enfermarse, a menudo estaba tan cansada que, dice, “sentí que no podía hacer nada más, mi cerebro estaba vacío”.
La niebla cognitiva común se describe como dificultad para pensar, recordar detalles o tomar decisiones. Se desconoce la causa, pero se cree que está relacionada con la respuesta inmunitaria del cuerpo a los efectos inflamatorios del virus en los vasos sanguíneos del cerebro. Para muchos, estos síntomas han durado meses sin un final a la vista.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/DXGTV75PAREUPASPVK45QLRHPI.jpg) Hasta el 45% de los pacientes en el hospital experimentan algún tipo de síntoma neurológico: dolor de cabeza, pérdida del gusto u olfato, accidente cerebrovascular o confusión (Europa Press)
Hasta el 45% de los pacientes en el hospital experimentan algún tipo de síntoma neurológico: dolor de cabeza, pérdida del gusto u olfato, accidente cerebrovascular o confusión (Europa Press)Algunos científicos han tomado medidas específicas de funcionamiento cognitivo en personas que han estado enfermas con COVID-19. Un equipo de investigadores examinó a más de 84.000 pacientes que habían participado en la Gran Prueba de Inteligencia Británica. Repitieron la prueba cognitiva, tomando nota de los que habían sufrido COVID-19 mientras tanto y de la gravedad de la enfermedad. Los pacientes se sometieron a la segunda prueba solo después de haberse recuperado de los síntomas agudos de la infección.
En los participantes posteriores al COVID-19, los investigadores encontraron reducciones en la función cognitiva, incluidas mayores dificultades en la resolución de problemas, la atención visual y la memoria de trabajo espacial. Los déficits parecían estar relacionados con lo enfermos que habían estado los sujetos con la infección por coronavirus; los que pudieron recuperarse en casa y no necesitaron oxígeno se vieron menos afectados que los que se quedaron en casa, pero sí lo necesitaron.
Los mayores cambios cognitivos se registraron en aquellos que habían sido hospitalizados y necesitaban la asistencia de un ventilador. Los más graves experimentaron el equivalente a 10 años de envejecimiento cognitivo y una caída de 8,5 puntos en el coeficiente intelectual. Los investigadores no saben cuánto duran los déficits o si son permanentes.
En el pasado, las pruebas cognitivas realizadas antes y después de la enfermedad de personas con infecciones respiratorias lo suficientemente graves como para requerir el uso de un ventilador también mostraron nuevos problemas intelectuales que duraron hasta cinco años. Sin embargo, lo que sorprendió a los investigadores británicos fueron los déficits más leves en las personas que tenían COVID-19 pero que nunca habían estado lo suficientemente enfermas como para necesitar hospitalización. Sospechan que incluso en aquellos con una enfermedad leve, COVID-19 afecta los niveles de oxígeno de formas que pueden ser responsables de alguna lesión en el cerebro.
Trastornos más allá
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/3OPRRWXLFNCD5MAOLVAGRENLPU.jpg) Los déficits parecían estar relacionados con lo enfermos que habían estado los sujetos con la infección por coronavirus
Los déficits parecían estar relacionados con lo enfermos que habían estado los sujetos con la infección por coronavirusOtra manifestación psiquiátrica de COVID-19 es rara pero aterradora: el desarrollo de una psicosis de nueva aparición. Este trastorno del pensamiento puede incluir delirios, alucinaciones o desorganización del pensamiento o el comportamiento. Las alucinaciones en los trastornos psiquiátricos tienden a ser auditivas (escuchar voces o conversaciones que no existen), pero también pueden ser táctiles (como sentir insectos arrastrándose sobre la piel), visuales o incluso olfativas.
Los delirios son una creencia falsa y fija. La “desorganización” conlleva a veces estar tan fuera de contacto con la realidad que es difícil comer, cambiarse de ropa o vestirse, y el habla puede fragmentarse o incluso silenciarse. La psicosis puede ser causada por intoxicación y abstinencia de drogas o alcohol, enfermedad médica, fiebre alta, cáncer, tumores, esteroides y trastornos psiquiátricos primarios, entre otras cosas.
Se sabe que los síntomas psicóticos ocurren a menudo con enfermedades graves, accidentes cerebrovasculares y convulsiones. El COVID-19 puede complicarse con accidentes cerebrovasculares e incluso inflamación o infección del cerebro, lo que hace que se esperen complicaciones neurológicas, incluidos nuevos síntomas psicóticos, junto con el delirio. “Por dramáticos que sean, estos síntomas se vuelven especialmente preocupantes cuando millones de personas están enfermas al mismo tiempo”, sostiene Hornig.
“Un joven sin antecedentes psiquiátricos y sin otros signos de COVID-19 podría amenazar con un cuchillo a un miembro de la familia con la creencia psicótica de que el pariente está a punto de matarlo”, ejemplifica Waistein. Los psiquiatras saben que estos síntomas pueden ocurrir con otras infecciones, particularmente con virus que pueden ingresar al cerebro.
No es su novedad lo que hace que tales fenómenos sean notables, sino que el mero hecho de una infección masiva magnifica lo que de otro modo sería una presentación rara aunque alarmante. Así como las infecciones respiratorias pueden causar malestar gastrointestinal y erupciones cutáneas, también pueden desencadenar síntomas neurológicos y psiquiátricos.
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/ZOLW66TB5NEFBN5HKLFYSXLJ5A.jpg) La “desorganización” conlleva a veces estar tan fuera de contacto con la realidad que es difícil comer, cambiarse de ropa o vestirse, y el habla puede fragmentarse o incluso silenciarse (CSIC/Europa Press)
La “desorganización” conlleva a veces estar tan fuera de contacto con la realidad que es difícil comer, cambiarse de ropa o vestirse, y el habla puede fragmentarse o incluso silenciarse (CSIC/Europa Press)Otros pacientes comienzan con signos de infección leve por COVID-19, tal vez algunos síntomas neurológicos menores, como dolor de cabeza o pérdida del olfato, y luego semanas o meses después se presentan con psicosis. La esquizofrenia tiende a comenzar entre finales de la adolescencia y principios de los treinta, y la paranoia asociada con la demencia se presenta comúnmente en años posteriores. Pero esta enfermedad ocurre; se llama trastorno delirante.
Los delirios ocurren sin la pérdida de memoria y el deterioro cognitivo gradual que se observa en la demencia ni con las alucinaciones y la desorganización típicas de la esquizofrenia. A menudo, no hay una causa conocida, pero hay informes de casos de que suceden después de la enfermedad celíaca, el tratamiento con medicamentos para el acné o, junto con otros síntomas psicóticos, después de la encefalitis por herpes.
El trastorno delirante generalmente se puede tratar con medicamentos, pero a veces dura indefinidamente. Aunque no es un fenómeno bien estudiado, es probable que el trastorno tenga algún tipo de origen metabólico, infeccioso o de medicación, uno que puede ser bastante menor, tal vez un virus que causó un dolor de cabeza meses antes. No es sorprendente que casos tan raros se estén manifestando con COVID-19; lo que es notable es que hay muchos de ellos en este momento porque muchas personas están infectadas por la pandemia.